Quel che resta dell'accanimento dopo Charlie
Il caso Charlie Gard ha riportato alla ribalta il dibattito sul la distinzione tra eutanasia e accanimento. Ma l'accanimento è una forma scontata di buona pratica clinica, che non ha nulla a che vedere con il giudizio sulla qualità della vita, tantomeno sul valore della vita. La conservazione della vita anche in condizioni precarie non è abuso di terapia o oltranzismo religioso ma riflesso del suo valore intrinseco e della sua indisponibilità. Bisogna riconquistare l’idea di cura semplice e umile.
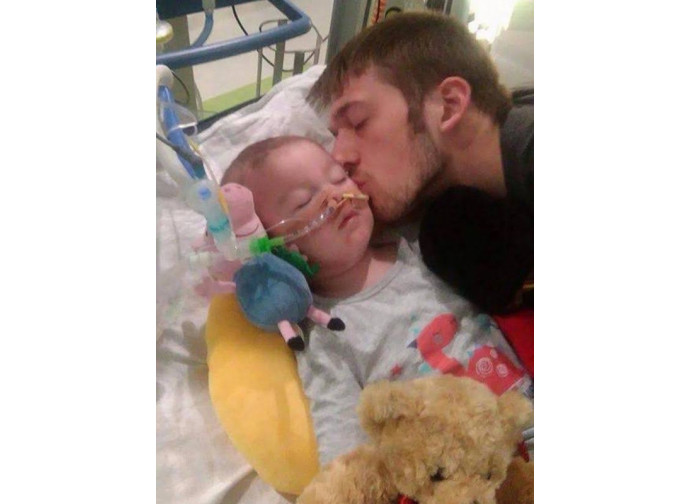
Il triste epilogo della vicenda di Charlie Gard ha lasciato molti nello sconcerto: dopo la lunga e sofferta battaglia dei genitori con i medici del Great Ormond Streeet Hospital di Londra per rinviare il distacco della ventilazione meccanica, alla fine – il 28 luglio – il mondo ha assistito alla loro resa incondizionata, quasi improvvisa, e all’accettazione della procedura voluta dai medici, senza rientro a casa per gli ultimi istanti o tentativi di terapie sperimentali all’estero. “È tempo che vada con gli angeli”, hanno detto dopo l’ultimo consulto medico, e l’immagine del bimbo con la cannula nelle narici e il peluche accanto, divenuto in poche settimane il simbolo di una nuova forma di autonomia, quella che rivendica il diritto di vivere, è sparita dai riflettori.
Inevitabili i dubbi e le domande: era allora veramente accanimento terapeutico e non eutanasia? È stata una svolta dettata dallo sfinimento fisico e psicologico? È cambiato qualcosa durante i mesi di lotta che ha infine indotto il mutamento di prospettiva dei genitori? Molti, in particolare, desiderano delucidazioni sulla nozione di accanimento terapeutico, che è stato il fulcro del dibattito e che continua a essere un concetto sottoposto alle più varie interpretazioni, anche dentro il mondo cattolico.
Ma non è possibile affrontare nel merito le differenze semantiche attribuite al termine se non si antepone una precisazione importante: nonostante la valutazione dell’accanimento caso per caso sia innanzitutto competenza del medico, la sua definizione generale è piuttosto una questione bioetica e deontologica, assai più interdisciplinare e trasversale di quanto possa a prima vista apparire. Non a caso, proprio dalla sua interpretazione teorica dipende il fatto stesso che sia il medico ad avere un ruolo decisionale nella determinazione dei casi concreti. È cioè il modo in cui l’accanimento viene definito ad attribuire al medico un determinato spazio valutativo e operativo, e ciò deriva in buona misura dalla visione antropologica ed etica di riferimento.
Vi sono infatti anche approcci definitori che nella determinazione dell’accanimento marginalizzano il medico. Secondo una prospettiva rigorosamente individualista, ad esempio, si tratterebbe di una valutazione effettuata prevalentemente dal paziente o dai suoi rappresentanti: sarebbe cioè un accanimento imporre trattamenti che il paziente non vuole, sovrapponendo così tale pratica al rifiuto di terapia, dal quale andrebbe al contrario tenuta rigorosamente distinta (cfr. C. Navarini, La fine della vita. Questioni bioetiche, IF Press, Morolo 2013, pp. 67-82; 143-146).
Un'altra comune ambiguità sull’accanimento, che investe ugualmente la percezione di medici e di laici, è l’idea che la valutazione riguardi primariamente le “condizioni di vita” di un malato, la sua qualità: in questo senso, si ritiene che quando un paziente stia troppo male, o sia in una condizione irreversibile, qualunque tipo di sostegno vitale diventi eccessivo perché, mantenendo la vita, prolungherebbe anche la sofferenza. Si instaurerebbe cioè un’insidiosa simbiosi fra sofferenza e vita, per la quale la doverosa eliminazione del dolore passerebbe per l’eliminazione della vita in quanto dolorosa. È questa precisamente la definizione classica di eutanasia, cioè l’atto di provocare volontariamente la morte per eliminare il dolore. In questo modo, si scivolerebbe nella giustificazione delle pratiche eutanasiche etichettandole come rifiuto di accanimento terapeutico.
Eppure, vi è una differenza decisiva fra eutanasia e rifiuto dell’accanimento terapeutico: l’eutanasia usa l’interruzione della vita come mezzo per eliminare il dolore, e per interrompere la vita si avvale a sua volta di mezzi attivi e passivi (somministrazione di sostanze, interruzione di trattamenti salvavita o astensione dalle cure necessarie alla sopravvivenza). Il rifiuto dell’accanimento terapeutico consiste invece semplicemente nel sospendere o nel non attivare terapie e trattamenti inefficaci, per di più dolorosi e onerosi, quando la morte è ormai inevitabile e imminente, evitando di rendere più penosa l’agonia. È insomma una forma scontata di buona pratica clinica, che non ha nulla a che vedere con il giudizio sulla qualità della vita, tantomeno sul valore della vita.
L’alimentazione e l’idratazione artificiali, come pure la gran parte delle ventilazioni meccaniche, vengono erogate non come terapie, ma come modalità efficaci di sopperire a funzioni compromesse, secondarie a patologie. Non intervengono dunque sulla patologia che provoca il disagio, ma sulle sue conseguenze peggiori e più invalidanti. Nessuno si aspetta che con la ventilazione meccanica migliori una SLA avanzata, bensì che il malato di SLA trovi un beneficio alle sue difficoltà respiratorie. Affermare, come è stato fatto ad esempio nel caso di Piergiorgio Welby nel 2006, che date le condizioni precarie e gravose del malato continuare a farlo respirare attraverso il ventilatore fosse una forma di accanimento significa abbracciare la soluzione eutanasica al problema del dolore, non rendere l’agonia meno gravosa. Anche perché Welby non era affatto in agonia, come non lo era ancora Charlie.
Coerenza avrebbe voluto che un simile atto di sospensione fosse stato chiamato con il suo nome, e non rivestito di improbabili significati assistenziali. Lo stesso Welby e la sua famiglia non si erano di fatto arrampicati sugli specchi ma avevano asserito (nelle parole di Piergiorgio medesimo) che “l’eutanasia non è morte dignitosa ma morte opportuna”, propendendo anche per l’introduzione dell’eutanasia legale nel nostro paese.
E proprio questa sembra essere stata l’interpretazione data nel caso del piccolo Charlie: il bambino era in condizioni così precarie, si è detto, che era meglio per lui sospendere la ventilazione meccanica che gli permetteva di respirare e lasciarlo morire, sedandolo per annullare i tremendi sintomi dell’apnea. Questa lettura contiene un grave errore, ovvero l’idea che ci si accanisca quando si tutela la vita di un grave malato o di un sofferente, come se la vita e la morte fossero realmente e interamente nella disponibilità dei sanitari che hanno in cura il paziente. Eppure, i medici e i sanitari non hanno tutto questo spazio: essi hanno unicamente il compito di prendersi cura della vita nella condizione in cui si trova, evitando tutto ciò che è inutile – o futile, con termine anglosassone – ai fini di una gestione efficace dello stato patologico. Un intervento chirurgico su paziente terminale, una terapia invasiva e rischiosa, o dall’esito incerto, potranno essere valutate come eccessive e anzi violente se non hanno efficacia e rendono più doloroso il trapasso.
Come affermava l’anestesista Corrado Manni nel 1996, insomma, per accanimento terapeutico si deve intendere “un trattamento di documentata inefficacia in relazione all’obiettivo, a cui si aggiunga la presenza di un rischio elevato e/o una particolare gravosità per il paziente con un’ulteriore sofferenza, in cui l’eccezionalità dei mezzi adoperati risulta chiaramente sproporzionata agli obiettivi della condizione specifica” (C. Manni, Accanimento terapeutico in rianimazione e terapia intensiva, in A. Bompiani, Bioetica in medicina, CIC Edizioni Internazionali, Roma 1996, p. 321). Questa definizione, ancora attualissima dopo oltre vent’anni, non sposta l’attenzione sulla qualità della vita del malato e sulla gravità della malattia, ma pone in evidenza il trattamento specifico che costituisce l’oggetto proprio del giudizio di accanimento e di cui si rileva clinicamente l’inefficacia in relazione all’obiettivo, ovvero alla capacità o meno di rispondere all’indicazione medica per cui è stato proposto e somministrato o applicato.
Lo scopo di un ventilatore non è dunque la cura della Sclerosi laterale amiotrofica o della Sindrome da deplezione del DNA mitocondriale, ma solo agevolare la funzione respiratoria compromessa in un soggetto affetto da una determinata patologia, ed è chiaro perché abbia un fondamentale ruolo palliativo, in quanto migliora le condizioni di disagio arrecate dall’insufficienza respiratoria senza intervenire sulla malattia di base. Ovvero, se non si può ripristinare la funzione polmonare naturale di un malato, si può sopperire al dolore che tale danno comporta attraverso la ventilazione meccanica. Perché mai non farlo, visto che il trattamento è facilmente reperibile, di regola ben tollerato ed efficace nell’ossigenare la persona? Un dispositivo di questo tipo, dunque, non rappresenta di norma un prolungamento artificiale e penoso della vita nell’imminenza della morte, ma un trattamento dovuto e normale, fintantoché ottiene il sollievo dalla fame d’aria e il mantenimento della fisiologia dei tessuti. Anzi, questo trattamento non ha solo lo scopo di sostenere la vita, ma in qualche modo, come tutte le cure palliative, anche quello di migliorarne la qualità, associando al sostegno vitale la terapia del dolore, il supporto psicologico morale, e tutti gli interventi volti a rendere meno pesanti per il paziente le conseguenze dolorose di una malattia inguaribile.
Una visione saggia della relazione di cura porta pertanto a non accanirsi in alcun modo sul malato, ma anzi ad aiutarlo il più possibile a sopportare la sua pena, senza però servirsi della morte come mezzo – nemmeno estremo – di fuga dal dolore. Dare la morte infatti non è mai un atto medico.
Il momento della morte deve essere decretato in definitiva dall’evoluzione della patologia e non da altro, e proprio per questo è l’inefficacia a giustificare in primo luogo la sospensione di un trattamento in quanto sproporzionato (cioè forma di accanimento). Né vale obiettare che in passato non esistevano sostegni vitali e dunque l’evoluzione della patologia portava i malati alla morte molto prima. La mancanza di molte terapie e tecnologie biomediche portava alla morte persone oggi guaribili con interventi chirurgici e con semplici antibiotici, o gestibili per lungo tempo con dialisi, terapie chimiche, respiratori, pratiche rianimative. Dobbiamo ritenerlo un danno? La conservazione della vita anche in condizioni precarie non è abuso di terapia o oltranzismo religioso ma riflesso del suo valore intrinseco e della sua indisponibilità. In condizioni terminali può anche essere eticamente lecito, per il principio morale del duplice effetto, sollevare efficacemente dal dolore con trattamenti che possono involontariamente e indirettamente anticipare – di poco – il momento della morte, ma mai provocare positivamente la morte stessa come metodo di soppressione della sofferenza. L’eliminazione di un sostegno vitale, al contrario, è un modo diretto di provocare la morte.
Riconquistare l’idea di cura semplice e umile, che non pretende di andare oltre i propri limiti ma vuole accudire e servire al meglio la vita con gli strumenti messi a disposizione dai progressi della medicina rappresenta allora una responsabilità precisa di tutti ed è cruciale per una civiltà autenticamente umana.




